【セントラル・ドクター・インタビュー】循環器内科 瀬尾弘司先生「メタボリックシンドローム 第1回 その仕組みと予防について」
お腹まわりが気になり始めたときに、頭をよぎる言葉「メタボリックシンドローム」。
私たちは「メタボリックシンドローム=太りすぎ」と安易に思ってしまいます。メタボリックシンドローム、あるいはメタボリックシンドローム予備軍と診断された場合、「少し太っただけだから…」「いつか痩せるから大丈夫…」と軽く考えがちです。
ですが、メタボリックシンドロームはそのまま放置しておくと非常に危険です。
放置すると、「心筋梗塞」や「脳卒中」などの重大な疾患を引き起こし、生命に危険が及ぶだけでなく、治療後の生活の質も著しく低下する恐れがあります。
そこでこの記事では、宇都宮セントラルクリニック・循環器内科の瀬尾弘司先生に、メタボリックシンドロームの仕組みから原因、さらにはメタボリックシンドロームを予防・改善する方法について詳しくお話を伺いました。
メタボリックシンドロームにお悩みの方、またその予備軍の方も、最後までお読みいただき、ご自身の健康増進にお役立てください。

宇都宮セントラルクリニック
循環器内科 瀬尾 弘司
——本日は、よろしくお願いいたします。
瀬尾弘司先生(以下、瀬尾) はい、よろしくお願いします。
今回から「メタボリックシンドローム(メタボリック症候群)」の予防について、お話をさせていただきます。今回は、メタボリックシンドロームが発症する仕組みと改善方法についてお話しします。
■メタボリックシンドロームとは
瀬尾 メタボリックシンドロームは、「メタボリック症候群」、一般的には「メタボ」と呼ばれていますが、正式には「内臓脂肪症候群」といいます。
「症候群」とは、同時に起きる一連の症状の集まりを指す総称です。内臓脂肪症候群では、内蔵に脂肪が付く内臓脂肪型の肥満が原因で、脂質異常、高血圧、高血糖などを伴うため内臓脂肪症候群と呼ばれています。
メタボリックシンドロームの怖いところは、「高脂血症」「高血圧症」「糖尿病」が組み合わさることで、「心臓病」や「脳卒中」などの重大な疾患を引き起こすリスクが高まることです。
厚生労働省が発表した、国内の死因別にみる死亡率の年次推移を見ると、心疾患と脳血管疾患による死亡者数が上位に位置することがわかります。
【主な死因別にみた死亡率(10万対)の年次推移】
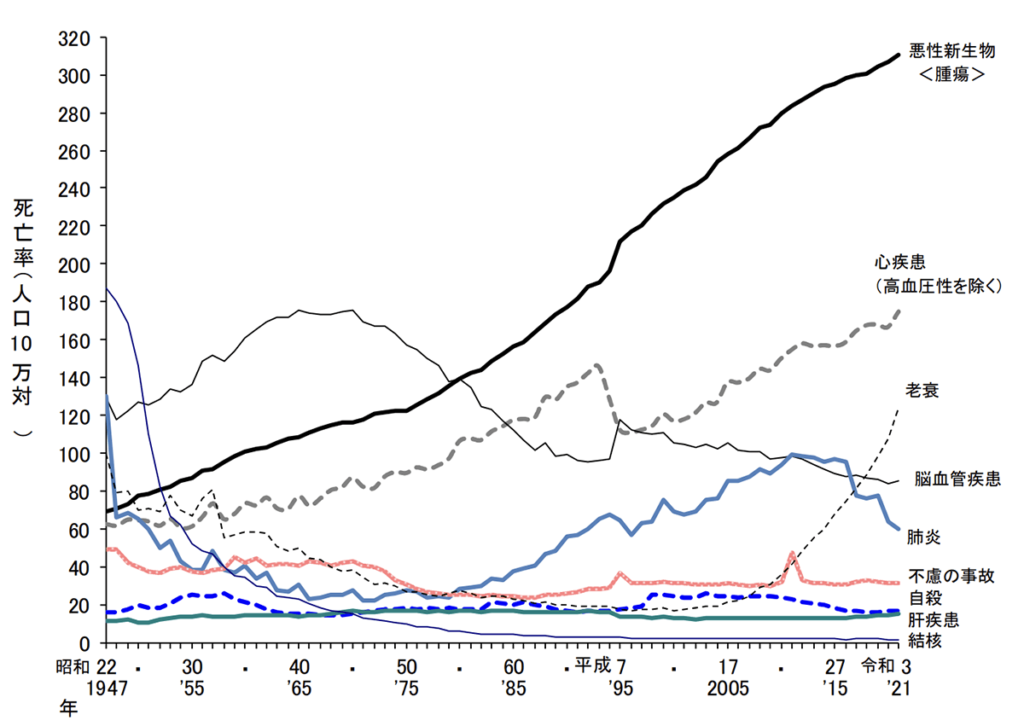
出典:厚生労働省令和3年(2021) 人口動態統計月報年計(概数)の概況より
このすべてがメタボリックシンドロームを起因とするものではありませんが、メタボリックシンドロームと診断される方が増えていることと一致する増加量です。
同じく厚生労働省が平成18年に行った「国民の健康・栄養調査」の結果では、メタボリックシンドロームの該当者数は驚きの結果でした。
40歳から70歳の人口において、男性の2人に1人、女性の5人に1人が、メタボリックシンドロームの該当者、またはその予備軍であることが明らかになっています。該当者の総数は960万人、予備軍は980万人、で合わせて1940万人にも及びます。
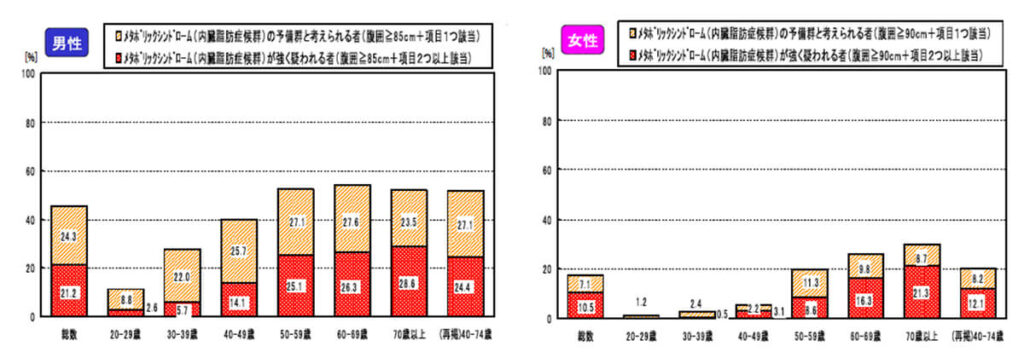
参照:厚生労働省「メタボリックシンドローム該当者・予備群の状況」
高脂血症:脂質異常症とも呼ばれています。中性脂肪やコレステロールなどの脂質の働きが障害され、血液中の糖質成分が正常値を外れた状態を指します。放置していると動脈硬化が進行し、心筋梗塞や脳卒中といった重大な疾患を引き起こす可能性があります。
高血圧症:血圧が高すぎる状態が続く疾患です。高血圧症が続くと、心筋梗塞や脳卒中といった重大な疾患を招きます。病院で測定した血圧値が、収縮期血圧140mmHg以上または拡張期血圧90mmHg以上で高血圧と診断されます。自宅で測定する場合は、収縮期血圧135mmHg以上または拡張期血圧85mmHg以上が高血圧とされます。
糖尿病:血糖値(ブドウ糖濃度)が高い状態が続く疾患です。放置していると、網膜症、腎症、神経障害などの合併症を引き起こします。
■メタボリックシンドロームの診断基準
瀬尾 メタボリックシンドロームには、国で定めた診断基準があります。ここで厚生労働省のメタボリックシンドローム診断基準検討委員会から発表になっている資料からご紹介しましょう。学校や会社で行った健康診断の結果をお持ちの方は、診断基準と照らし合わせてみてください。
【メタボリックシンドロームの診断基準】
内臓脂肪蓄積 ウエスト周囲径
男性 ≥ 85cm
女性 ≥ 90cm
以下の関連危険因子上うち2項目以上に該当
関連危険因子①
高トリグリセライド血症 ≥ 150mg/dL
低HDLコレステロール血症 < 40mg/dL
関連危険因子②
収縮期血圧≧130mmHg
拡張期血圧 ≧85mmHg
関連危険因子③
空腹時血糖≧110mg/dl
参照:厚生労働省「メタボリックシンドロームの定義と診断基準」より
■メタボリックシンドロームの仕組み
瀬尾 メタボリックシンドロームは、内臓に脂肪が蓄積されることで引き起こされます。脂肪が内臓に蓄積される主な原因は、「遺伝的な素因」「加齢」、そして寝不足や食べ過ぎ、飲み過ぎなどによる「生活習慣」です。
これらの原因によって、内臓に脂肪が溜まると、「インスリン抵抗性」が惹起(じゃっき)されることで、糖尿病、高血圧症、高脂血症を発症しています。
【メタボリックシンドロームの仕組み】
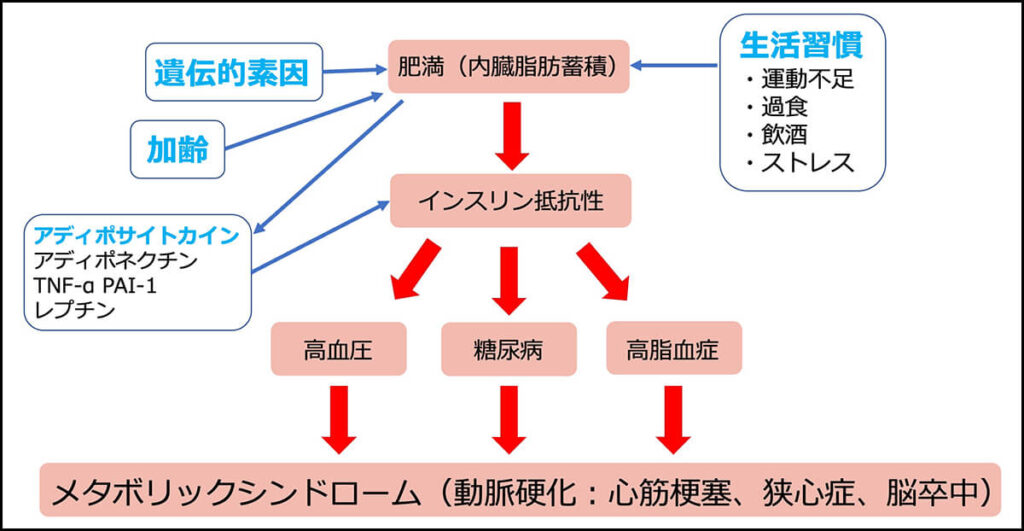
出典:メタボリックシンドロームの仕組み図 宇都宮セントラルクリニック作成
インスリン抵抗性というのは、膵臓から血中に分泌されているにもかかわらず、インスリン自体の効果が低下していることです。インスリンは、食事から消化酵素で分解されたブドウ糖を筋肉などに送り込む働きがあり、血中の糖分(血糖値)をコントロールする働きもあります。
脂肪が蓄積すると膵臓の機能が障害されて、分泌するインスリン自体の効果が低下する、あるいは分泌されにくくなります。インスリンが不足すると血糖値が上がり糖尿病を、さらには高血圧症、高脂血症を併発してしまうのです。
糖尿病、高血圧症、高脂血症が合併して発症すると、引き起こされるのが「動脈硬化症」です。動脈硬化は血管の壁の中にコレステロールなどがたまり(粥腫(じゅくしゅ)、プラークと言います)、血管内部が狭くなり血液の流れを悪くなってしまうことです。
動脈硬化症になってしまうと、血流の阻害やつまりから、死因に直結するような重大な疾患である心筋梗塞や狭心症、脳卒中が引き起こされてしまいます。
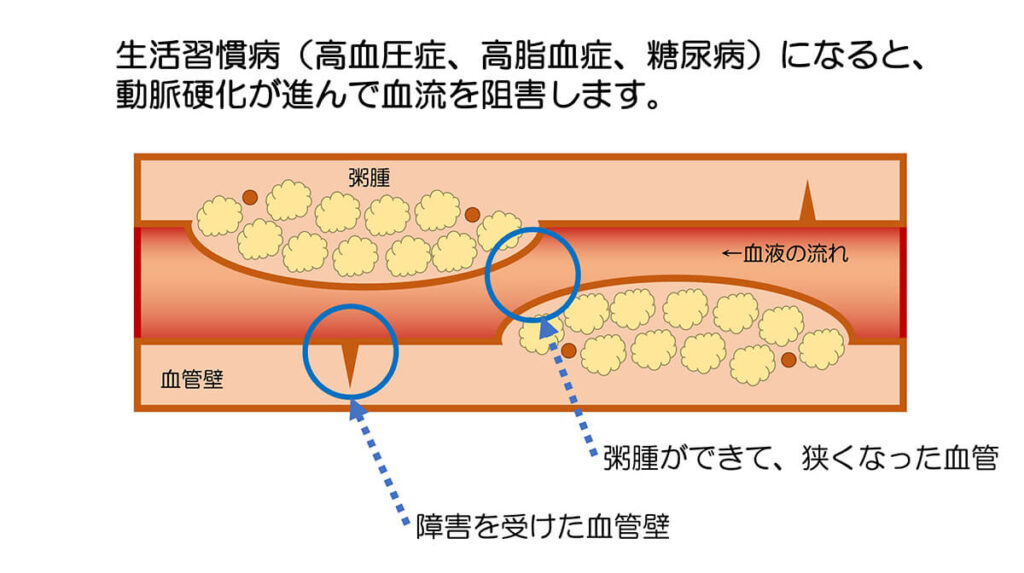
■メタボリックシンドロームが引き起こす動脈硬化性疾患の予防は生活習慣の改善
メタボリックシンドロームと診断された方には、ぜひ日頃の生活習慣の改善に取り組んでいただきたいです。参考にしていただくために、日本動脈硬化学会から提案されている生活改善の提案をご用意しました。次のような項目になります。
【動脈硬化性疾患予防のための生活習慣の改善】
① 禁煙し、受動喫煙を回避する
② 過食と身体活動不足に注意し、適正な体重を維持する
③ 肉の脂身、動物脂、鶏卵、果糖を含む加工食品の大量摂取を控える
④ 魚、緑黄色野菜を含めた野菜、海藻、大豆製品、未精製穀物類の摂取量を増やす
⑤ 糖質含有量の少ない果物を程度に摂取する
⑥ アルコールの過剰摂取を控える
⑦ 中等度以上の有酸素運動を、毎日合計30分以上実施することを目標にする
参照:日本動脈硬化学会(編): 動脈硬化性疾患予防ガイドライン2022年版
提案されたからといって、生活習慣を改善するのは、なかなかできるものではありません。ですが、動脈硬化性疾患になって放置してしまうと、次に引き起これされるのは命にかかわる疾患です。ぜひご自身、ご家族のためにも生活習慣の改善に取り組んでいただきたいです。
■メタボリックシンドローム解消のカギ「アディポネクチン」
瀬尾 メタボリックシンドロームを解消するためには、「アディポネクチン」と呼ばれる善玉物質を増やすことが重要とされています。
アディポネクチンは、脂肪細胞から分泌されるタンパク質です。インスリンの働きを正常に戻す作用や動脈硬化を防ぐ作用、心臓を保護する作用など、体を良い方向に活性化してくれます。
アディポネクチンの血中濃度が高まるとインスリン作用が高まるのですが、内臓脂肪が増えるとアディポネクチンの血中濃度が低下してしまうのです。アディポネクチンを増やすためにも減量は大切です。
【内臓脂肪が蓄積された腹部CT画像】
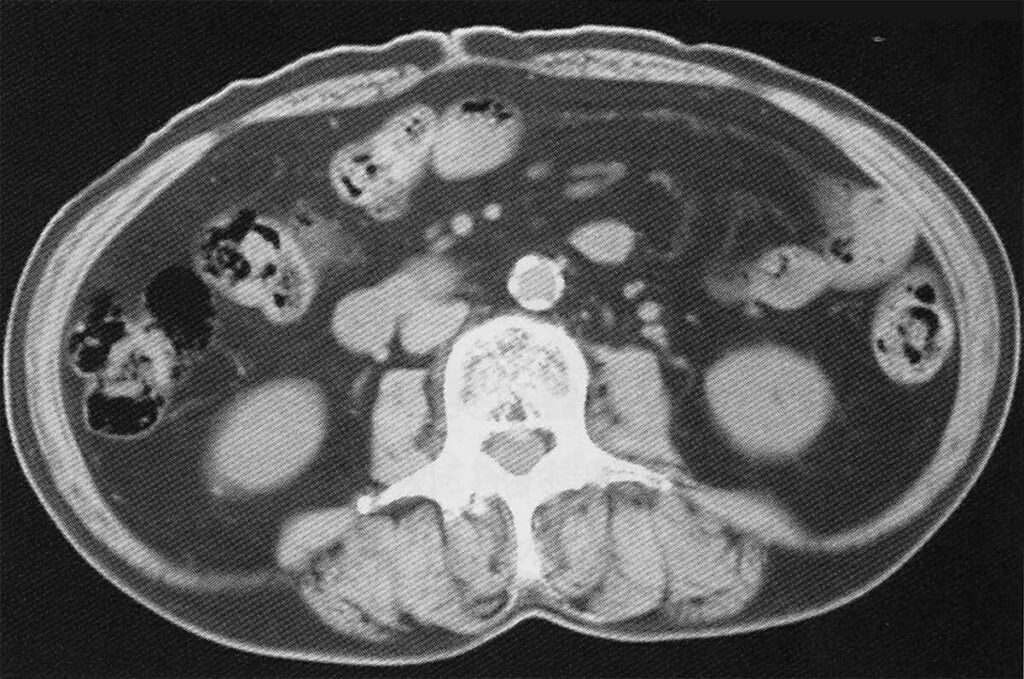
また、アディポネクチンは減量以外にも、食事を摂ることで増やすことができます。アディポネクチンを増やす食べ物の代表的なものを以下に挙げました。
【アディポネクチンを増やす食べ物】
① 低脂肪、低糖質食
② 大豆たんぱく
③ 食物繊維
④ ナッツ類・穀類
⑤ 魚(EPA)
いわゆる体に良い食品が並んでいるのがお分かりだと思います。これらの食品を日頃のバランス良い食事に加えて積極的に摂ることで、血中のアディポネクチンが増加してメタボリックシンドロームにおける動脈硬化を予防できます。
また、日本動脈硬化学会からでは、動脈硬化性疾患を予防する食事のガイドラインがあります。ぜひ参考にしてください。
【動脈硬化性疾患予防のための食事指導】
①総エネルギー摂取量(kcal/日)は、一般に標準体重((身長m)2×22)kg ×
身体活動量(軽い労作で25~30、普通の労作で30~35、重い労作で35~)とする
②脂質エネルギー比率を20~25%、飽和脂肪酸エネルギー比率を4.5%以上7%未満、コレステロール摂取量を200mg/日未満に抑える
① n-3系多価不飽和脂肪酸の摂取を増やす
② 工業由来のトランス脂肪酸の摂取を控える
③ 炭水化物エネルギー比を50~60%とし、食物繊維の摂取を増やす
④ 食塩の摂取は6g/日未満を目標にする
⑤ アルコールの摂取を25g/日以下に抑える
■生活改善をしてメタボリックシンドロームを予防しましょう
瀬尾 今回ご紹介させていただいたのは、メタボリックシンドロームの一次予防の内容です。予防医学には、一次、二次、三次とあり、それぞれ医療が介入する時期によって分けられます。
一次予防の目的は、生活習慣や生活環境の改善の方法をお伝えして、皆様の健康増進を図るものです。二次予防の目的は、早期発見・早期治療を目的とします(健康診断がこれに当たります)。三次予防は、治療過程における保健指導やリハビリテーションによる社会復帰、再発防止が目的となります。
今回の記事をお読みになった皆様におかれましては、ご紹介した一次予防として生活改善を実施して、ご自身の健康増進にお役立ていただけたら幸いです。
なお、宇都宮セントラルクリニックでは、メタボリックシンドロームの二次予防として「生活習慣病予防検診」「人間ドック(生活習慣病コース)」を提供しています。
宇都宮セントラルクリニックでは、メタボリックシンドロームの早期発見に有効な検査機器が充実しています。メタボリックシンドロームの原因となる内臓脂肪を測定する検査もお受けいただけます。
メタボリックシンドロームの予防として、ご自身の生活改善とあわせて、正確な検診と診断をご検討ください。
■宇都宮セントラルクリニック
宇都宮セントラルクリニックの人間ドックは、「がん」「脳疾患」「心疾患」の三大疾病を総合的に診断するコースから、内臓脂肪など気になる部分を重点的に診断するコースなど、多様なコースをご用意しております。また、近い将来に65歳以上の約7人に1人がかかるといわれる「認知症」について調べることができるコースもご用意させていただいております。
宇都宮セントラルクリニック公式ホームページ
「人間ドック・健康診断」ご案内のページ
https://ucc.or.jp/dock
・お電話でのお問い合わせはこちら
[代表] 028-657-7300
[電話受付時間]
月~土 9:00~18:00 日 9:00~12:00
● アナウンスの後、選択してください
[1] 外来診療・お薬 [2] 人間ドック・健康診断
[3] その他
・Eメールでのお問い合わせはこちら
https://ucc.or.jp/hospital/contact
・人間ドックのご予約はこちら
028-657-7302
[電話受付時間]
月~土 10:00~17:00
・個人の方のネット予約はこちら
【この記事の監修医師】

宇都宮セントラルクリニック
循環器内科 瀬尾 弘司
平成2年に獨協医科大学を卒業後、同病院の現在の心臓・血管内科教室に入局し内科学全般および循環器研修に携わる。
平成9年からは栃木県保健衛生事業団にて循環器領域の予防医学を担当すると同時に、宇都宮セントラルクリニックにおいて冠動脈を中心とした循環器領域の画像診断やセントラルメディカルクラブ(CMC)の顧問医として従事。
所属学会等
日本循環器学会認定循環器 専門医
日本内科学会 認定内科医
日本老年医学会認定 専門医
日本温泉気候物理医学会 温泉療法医
日本医師会認定 産業医