乳がんはステージ0で発見できる

乳がんが発見されたとき、がん細胞が乳腺の中でどの程度広がっているか、浸潤部分があるのかどうか、わきのリンパ節への転移があるかどうか、そして他の臓器に転移しているかどうかの検査が行われます。
シコリの大きさやリンパ節への転移、遠隔転移の有無によって5段階の臨床病期(ステージ)に分類され、治療法が選択されます。
乳がんのステージと5年生存率
| ステージ | 状態 | 5年生存率 |
| ステージ0 | 非浸潤がんで、乳管の中に留まるタイプの乳がん。 | 100.0% |
| ステージ1 | シコリの大きさが2cm以下でリンパ節に転移していない。 | 90.6% |
| ステージ2A | シコリの大きさが2cm以下でワキの下のリンパ節に転移している可能性がある。またはシコリは2.1~5cmで、ワキの下のリンパ節に転移がない。 | 78.6% |
| ステージ2B | シコリの大きさが2.1~5cmで、ワキの下のリンパ節に転移の可能性がある。 | 78.6% |
| ステージ3A | シコリの大きさが2cm以下でも、ワキの下のリンパ節や周辺の組織に癒着している。または胸骨の内側のリンパ節が腫れている。 | 64.1% |
| ステージ3B | シコリの大きさやリンパ節転移の有無に関係なく、シコリが胸壁に癒着していたり、皮膚に露出したりしている。 | 33.0% |
| ステージ3C | シコリの大きさに関係なく、ワキの下、胸骨の内側、両方のリンパ節に転移。または鎖骨の上下のリンパ節に転移している。 | 新しい病期分類のためデータなし |
| ステージ4 | 乳房やワキのリンパ節以外の、肺・肝臓・骨などの臓器への遠隔転移がみられる。 | 10.9% |
※国立がんセンターにおける5年生存率データ
ステージ0の非浸潤がんは、がん細胞が乳腺のなかに留まっている状態で、理論上他の臓器への転移はみられません。
非浸潤がんと診断される患者さんの数は年々増加しており、検診で発見される乳がん全体の19~26%を占めています。
発見率は10年の間に5倍に増加しています。これはマンモグラフィの精度の向上、検診数の増加によると考えらています。
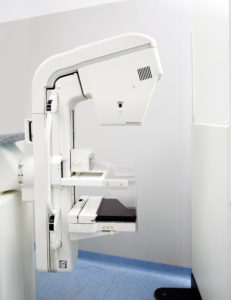 マンモグラフィ検査は、ごく小さな乳腺組織の変化やシコリになる前の石灰化の状態を発見できることから、乳がんの早期発見に大いに役立っています。
マンモグラフィ検査は、ごく小さな乳腺組織の変化やシコリになる前の石灰化の状態を発見できることから、乳がんの早期発見に大いに役立っています。
石灰化は母乳をつくる線葉の分泌液などで起こることがあり、石灰化=がんとは限りません。
しかし、がん細胞が増殖する過程で発生する分泌液やがん細胞の壊死によっても発生するため、明らかな良性といえないものであれば石灰化がみられる場合は要精査と診断されます。
ステージ0の乳がんの治療
乳房切除術もしくは乳房部分切除と放射線照射治療が行われます。
乳房の切除後は温存乳房や反対側の乳房への再発を防ぐため、ホルモン療法が追加される場合があります。
進化したマンモグラフィ『デジタルトモシンセシス』
マンモグラフィは乳房専用のX線撮影装置で、撮影台の上に乳房を乗せ、板で圧迫して薄く伸ばし、通常の精密検査では片方の乳房を上下と斜めの2方向から、両方で合計4枚撮影します。
検診の場合は自治体や会社の契約などにより1方向のみの場合や2方向の撮影の場合があります。
検査時に乳房を平たく押しつぶす必要があるため、「マンモグラフィは痛いから受けたくない」という声が上がっています。
しかし、近年の医療機器の進歩で痛みが少なく、より詳しい検査が可能になったマンモグラフィがあるのをご存じでしょうか。
 トモシンセシスはTomography(断層)とSynthesis(統一、合成)という意味の言葉を組み合わせた撮影技術で、X線管球が自動で動きながら撮影を行います。
トモシンセシスはTomography(断層)とSynthesis(統一、合成)という意味の言葉を組み合わせた撮影技術で、X線管球が自動で動きながら撮影を行います。
トモシンセシスでは乳房を多方向から撮影し、乳房を1mmスライスで観察できることから、で乳腺内に隠れている病変をより発見しやすくなりました。
マンモグラフィ検査=痛い、というイメージが強く、これが原因で定期検診を受けるのをためらってしまう人が、残念ながら少なくありません。
トモシンセシスの検査時の圧迫は、従来のマンモグラフィの圧と比較すると約40%低くなっています。
ただし、トモシンセシスも放射線を利用していること、検査中に乳房を圧迫するため、
次の場合は検査を受けられません。次のような場合は超音波検査(エコー)での検査をおススメします。
- 妊娠中の方、または妊娠の可能性がある
- ペースメーカーを装着している
- 豊胸手術で乳房内にシリコンなどを入れている
- V-Pシャント(過剰にたまった髄液を脳室(頭部)から腹腔内に細いチューブを通すことで水頭症を改善するもの)がある
意外に知らない、自分の乳腺の状態~デンスブレストについて
デンスブレスト(高濃度乳腺)とは、乳腺が濃くマンモグラフィで撮影すると乳腺が広範囲に白く濃く写ることをいいます。
乳房の脂肪がそれほど多くなく、乳腺密度の高いdense(濃い)breast(胸)のことで、50歳以下のアジア人の79%(5人に4人)がデンスブレストというデータがあります。
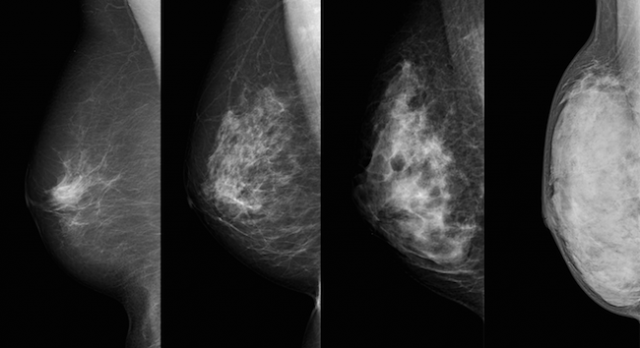
写真=NPO法人乳がん画像診断ネットワーク
アメリカでは、デンスブレストの女性が約4割とされていますが、マンモグラフィ検診を受けてデンスブレストだった場合、医師は受診者に告知する義務があり、その義務を怠ると罰金刑が課せられるとの法律が24の州で整備されています(2015年10月現在)。
超音波検査はマンモグラフィのような圧迫痛がない、デンスブレストの人にも向いている超音波検査ですが、小さな石灰化は見つけにくいのが弱点です。
デンスブレストだからといって、マンモグラフィを受けなくてよいというわけではなく、あくまでもマンモグラフィを受けた上で、デンスブレストの場合は超音波検査もついかするというのが基本です。
自分の乳腺濃度を知るには、やはりまずマンモグラフィ検査ありき、です。
これから乳がん検診などを受けたときは異常の有無ばかりでなく、デンスブレストかどうかも確認するようにしてください。
マンモグラフィと超音波検査で乳がんの発見率が1.5倍に
日本対がん協会が2015年に全国の支部で行った乳がん検診の結果によると、受診者数:129万120人のうち
- 精密検査が必要と判定された人(要精検者):6万5470人(要精検率5.07%)
- 精密検査を実際に受診した人(精検受診者):5万8229人(精検受診率88.94%)
- がんが発見された人の数:3114人(その割合は0.24%)
でした。
このことから、1万人が乳がん検診を受診、そのうち458人が一次検診で「異常あり」と判定され、要精査という結果になったことがわかります。
精密検査を受けた人は407人のうち、407人の中から22人に乳がんが発見されました。
このデータは全国で実施された乳がん検診の、
- 視触診のみ
- マンモグラフィのみ
- 超音波のみ
- 視触診とマンモグラフィ
- 視触診と超音波
- マンモグラフィと超音波
- 視触診と乳房X線と超音波
の7つの検査を合わせた割合となっています。
東北大学の研究グループが2007~11年、全国の40代女性約7万6000人を対象に行った調査で、次のような結果が発表されています。
マンモグラフィのみを受ける単独群と超音波検査も併用して受ける群の2つに分け、乳がん発見率を比較しました。
その結果、単独群でがんが見つかった人は117人で発見率0.33%に対し、併用群では184人で発見率0.5%と、発見率が約1.5倍になりました。
がんを見逃さない「感度」は単独群で77%だったのに対し、併用群では91%に達しました。
 がんの進行度がステージ2~3以上の場合は、単独群と併用群の発見率に違いはなく、ステージ0~1の初期段階では、併用群の発見率が明らかに高い=早期発見の向上がみられました。
がんの進行度がステージ2~3以上の場合は、単独群と併用群の発見率に違いはなく、ステージ0~1の初期段階では、併用群の発見率が明らかに高い=早期発見の向上がみられました。
そして、がんの疑いがあるため精密検査が必要と判断された人は、単独群の8.8%に対し併用群では12.6%。
これらの数値からわかるようにマンモグラフィと超音波を併用することは、とても効果的だということがわかります。
検診を受けてください
マンモグラフィと超音波に優劣はありません。
どちらにも“得意”“不得意”があり、それぞれの機器を有効活用することで乳がんの早期発見、早期治療が期待できます。
「マンモグラフィは痛い」というイメージに捕らわれるがあまり、乳がん検診を受けずに過ごすのは、決してよいことではありません。
それよりもマンモグラフィについて理解したうえで、しっかりと乳がん検診に臨んでください。