乳がんは転移・再発すると治らない病気
乳がんは転移・再発したら根絶するのはとても困難です。
体のどこかにがんが転移したということは、その転移した先にだけがんが発生したのではなく、体内のあちこちに取り除くのが難しい小さながんが散らばっているからです。
だからといって乳がんと診断されても絶望する必要はありません。
転移・再発したときは高血圧症や糖尿病と同様に慢性疾患として“上手に仲良く”おつきあいしていくことが大切です。
このような場合、手術は行わず薬物治療が中心になります。
今そこに見えているがんだけを取り除いても、体内のがんは無くなりません。ただし、どのような治療が効く可能性があるのか再度判定するために、手術でがんの組織をとることはあります。

では乳がんになった人は、どうなれば「治った」といえるのか?
とても気になるところですが、一概に「治療から何年経ったから治った」と断言するのは難しいといえます。
乳がんの再発率は、すべての乳がんになった人うち25~30%くらいですが、再発する可能性が高い時期があるのをご存知でしょうか?
最も再発率が高いのは手術後2~3年で、再発する人全体の70~80%がこの時期に再発します。
手術から5年を過ぎると少しずつ再発のリスクは低下していきますが、手術後8年前後に少し再発の確率が高くなります。
これは育つのが遅いがんが、この時期に再発してくると考えられています。
乳がん治療から年数が経つにつれて再発の確率は低下していき、発症から20年を経過して再発したケースはかなり少なくなります。しかし発症して10年くらいまでは再発していない=乳がんが治ったと断言するのは難しいでしょう。
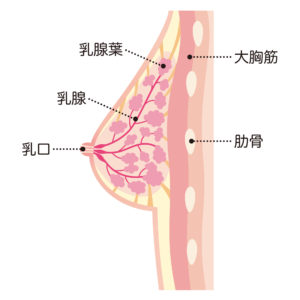
再発とは別のケースですが、手術した乳房とは反対側の乳房に新しく乳がんができることがあります。
乳がんになった人の場合、反対側の乳房に乳がんが発生する確率は、乳がんになったことがない人の数倍と報告されています。
大切なのは乳がんを発症したときは転移を防ぐため、正しい治療をベストなタイミングでしっかりと受けることです。
乳がんの検診から手術・治療の開始まで
乳がん検診で「要精査」=精密検査が必要、といわれたらどのような検査の流れになるのか、あらかじめ知っておくだけでも、いざというとき慌てなくて済みます。
乳がん検診の結果が「要精査」だったときは、なるべく早めに乳腺科を受診してください(婦人科ではありませんので注意しましょう)。
乳がん検診からの流れ
乳がん検診では、
- マンモグラフィやエコーの再検査
- 結果に応じて組織生検または細胞の検査
- MRIで乳房内部の細かい検査(大きさや広がり、他に病変がないか)
- CTまたはPET-CTで全身検査(病院によりPEM検査も)
検査の結果により治療方針を決定し、手術を含めた治療が開始されます。

乳がんが発見されると・・・
乳がんの治療は「手術」「薬物療法(抗がん剤治療、ホルモン治療、分子標的治療)」「放射線治療」があります。
どれかひとつを選択するというよりは、しこりの性質や性格、進行度などによって、それぞれを組み合わせて治療を進めていきます。
ここでは薬物治療について詳しく説明していきます。
- 抗がん剤治療
- ホルモン治療
- 分子標的治療
- 放射線治療
抗がん剤治療
「乳がんは、早期発見なら手術だけで、抗がん剤は要らないのでは?」と思われるかもしれません。
しかし、「浸潤がん」であった場合は、すでに小さながん細胞が全身に潜んでいる可能性があります。
このように潜んでいる小さながん細胞を死滅させるためには手術や放射線治療などの局所治療だけでなく全身治療が重要と考えられるようになったからです。
手術前または手術後に行われる抗がん剤治療は、ある程度組み合わせと回数が決まっています(これをレジメンといいます)。
手術後の病理検査によって、推測される再発リスクから勧められるレジメンが決まっていきます。
再発治療の場合は効果や副作用を見ながら行っていく、この限りではありません。
ホルモン治療
乳がんの発生、増殖を促すものに女性ホルモンであるエストロゲンやプロゲステロンがあります。
ホルモン療法の効果が期待できるのは、女性ホルモンによって増殖していくホルモン依存性の乳がんで、約60~70%の患者さんがこれに該当します。
ホルモン治療と聞くと甲状腺ホルモンの治療などと同じように考えられがちですが、ホルモンの種類が違うため、全く別の治療となります。
また、更年期障害のホルモン補充療法はエストロゲンを追加する治療なので、乳がんで行われるホルモン治療とは対極にあると理解してください。

ホルモン療法で使用する薬は、患者さんが閉経前か閉経後かによって異なります。
閉経前は主に卵巣でたくさんの女性ホルモンが作られているため、卵巣を休眠させる薬(LH-RHアナログ)と、女性ホルモンが乳がんの細胞にくっついて増殖するのを防ぐ薬(タモキシフェン)の併用が多く選択されます。
一方、閉経後は卵巣で女性ホルモンは作られなくなりますが皮下脂肪にあるアロマターゼという酵素が女性ホルモンを作るため、この働きを妨げる薬(アロマターゼ妨害剤)が主に使用されます。
タモキシフェンは年齢や月経の有無を問わず使用できますが、アロマターゼ阻害剤は卵巣が十分機能している女性には単独では効果がありません。
人によって差はありますが、ホルモン治療は術前術後合わせて5~10年間は継続して行うのが一般的です。
分子標的治療
抗がん剤治療、ホルモン治療という言葉はよく知られていますが、分子標的治療はあまり聞いたことがない、という人もいらっしゃるでしょう。
分子標的治療とは、がん細胞が持っている特定の分子(遺伝子やタンパク質)をターゲットとして、その部分だけに作用する薬を用いた治療法をいいます。

乳がんに対する代表的な分子標的治療薬であるハーセプチンは2001年より日本でも導入されています。これはHER2陽性といわれるタイプの乳がんに対して効果的です。
ハーセプチンは、HER2タンパクという受容体を目標にしてがん細胞を攻撃するため、HER2タンパクを持つがん細胞(HER2陽性乳がん)だけに効果をあらわします。
※HER2タンパクを持つ「HER2タンパク陽性」と呼ばれるがんは、乳がん全体の約4分の1といわれています。
放射線治療
手術後の放射線療法は、温存した乳房や周囲のリンパ節の再発を防ぐために行います。他にも手術で取りきれなかった可能性がある目に見えないがんにも効果的とされています。
放射線治療には、主に「温存乳房照射」「胸壁照射」「領域リンパ節照射」があります。
乳房を残した温存手術の場合は、基本的に温存乳房照射が必要です。
全摘した場合でも、病理検査結果によっては全摘後の部分に放射線照射(胸壁照射)を勧められることがあります。
※多くの場合、胸壁照射には領域リンパ節照射(ワキのリンパ節や鎖骨の上下のリンパ節に対する放射線照射)が追加されます。
乳がん治療の副作用には、どのようなものがある?
ホルモン治療では副作用として薬で急激に、人工的に閉経後のような状態にするため、ホットフラッシュ(急に顔がほてる、大量の汗をかくなど)や関節の痛み、気分のムラなど更年期障害のような症状が現れることがあります。
閉経後のホルモン治療ではアロマターゼ妨害剤を使用しますが無力感、骨量の低下、関節の痛み、食欲不振などの副作用が起こる場合があります。
抗がん剤治療は、がん細胞ばかりでなく、骨髄、粘膜、毛根などにある正常な細胞まで攻撃してしまうため、どうしても副作用が出やすくなります。
 そのため白血球や血小板の減少、吐き気、食欲不振、味覚障害、においに敏感または鈍感、脱毛、爪の変色・変形などの副作用が起こりやすくなります。
そのため白血球や血小板の減少、吐き気、食欲不振、味覚障害、においに敏感または鈍感、脱毛、爪の変色・変形などの副作用が起こりやすくなります。
手術後の治療では、つらい副作用に悩まされる場合が多いのですが、乳がんを再発させることなく元気に生き続けるためには、医師と計画したプラン通りに治療を続けていくことが何より重要になってきます。
どうしても副作用がつらいときは我慢せず医師に相談しましょう。症状をやわらげられる可能性のある対処方法が検討できるものも多くあります。
「治療がつらいから、もう薬は飲まない」と自分の判断で薬の服用をやめてしまう、病院へ行かなくなるのは絶対によくありません。
女性にとって髪はとても大切なものですが、抗がん剤治療や放射線治療(頭に対して放射線をかけた場合です。乳房の温存照射では頭髪は抜けません)を行うと、どうしても脱毛が起こります。
こればかりは、どうにもしようがないのですが、ウィッグや帽子などの相談にのってもらえる医療機関もありますし、抗癌剤治療で脱毛した方を対象にしている美容室もあります。
乳がんばかりでなく病気治療には不安や心配があるのは無理からぬ話です。
気分が不安定な時は心の専門家に相談してみるという方法もあります。
「ネガティブなことばかり考えてしまう」「集中力がない」「眠れない」などの症状が続くと前向きな乳がん治療ができないうえに、毎日が楽しくありません。
やっぱりつらいな、と思うときは、ひとりでかかえこまずに心療内科医、精神科医、臨床心理士、心理療法士などを受診してみるのもひとつの方法です。※その際、乳がんの治療中であることを伝えておきましょう。

副作用がつらい時はドクターへの「相談」を!
セカンドオピニオンは医師が提示した診断や治療法について患者さんが別の医師の意見を求めるもので、「病院を変わること」ではありません。
主治医から告げられた診断結果や治療方針に納得がいかない、複数の医師の意見を聞いて治療内容が間違っていないか確かめたいというような場合、患者さんは別の医師の意見を聞きに行くことができます。
セカンドオピニオンによって納得がいく治療を進めていけるのは、とても素晴らしいことです。
しかし、なかには“ドクターショッピング”になっているケースも多々見受けられます。
ドクターショッピングとは自分が希望する答えをくれる医師に出会うまで、いろいろなところに足を運ぶことをいいます。
この問題点は「自分はAがとても良いと思うけれど、皆はBが良いと言う」という場合、「Aが良い」と言ってくれるまで探し続けることにあります。

最終的に、間違った治療法(A)を良いと言ってくれる人(医師ではないこともあります)のところに行き着いてしまい、有効な治療を受ける機会を逃してしまったとしたら、治療が遅れて深刻な事態になってしまうかもしれません。
ご自身の希望を治療内容に取り入れることは大切ですが、最優先するべきはその人自身の命です。
わからないこと、疑問に感じたことがあれば遠慮なく主治医に相談しましょう。
乳がんの治療は決して楽なものではありません。
だからこそ、自分が受けている治療がどのようなもので、治療を受けることでどのような効果が期待できるのか、そのメリットとデメリットをしっかりと把握、納得したうえで治療に臨むことが重要なのです。