乳がんの治療で最も大切なことは、早期発見することです。早期に適切な治療を受けると、生命に影響を及ぼさず治癒できる可能性が高くなります。
早期発見のためには、きちんと検診することが何よりも重要です。
乳がんは、身体の表面に近いところに発生します。乳房は自分で触ることができるので、自分で観察したり触れたりすることにより、がんを発見できる可能性が高いのです。
定期的な検診受診にくわえ、セルフチェック(自己検診)を行う習慣をつけましょう。
セルフチェック
セルフチェックの重要性
2000年、厚生労働省からマンモグラフィを使用した乳がん検診の推進が提言され、全国の各自治体で、50歳以上の女性に対して2年に一度の視触診とマンモグラフィの併用検診が行われるようになりました。
さらに2004年、検診の見直しが行われ、40歳以上の女性がこの検診を受けるよう年齢が引き下げられました。
これにより、乳がんの早期発見が期待されますが、実はまだこれだけでは足りないのです。
マンモグラフィは乳がんの発見に有効な検査方法ですが、乳腺が非常に発達しているデンスブレストの人の場合、異変を見つけるのが難しい場合があるのです。
 肺や胃、腸などを触診することはできませんが、胸なら触ることができます。また、乳房の形に変化がないか目で見て確認することもできるわけです。
肺や胃、腸などを触診することはできませんが、胸なら触ることができます。また、乳房の形に変化がないか目で見て確認することもできるわけです。
特に意識して乳がんチェックをしていたわけではなくても、お風呂で体を洗っているときしこりのようなものがあるのに気付いたり、着替えの際に鏡を見たら胸にくぼみのようなものがあるのに気が付いたりしたことから、乳がんを発見したという例は数多くあります。
こういったセルフチェックと定期検診と併せて行うことで、乳がんの早期発見率が大きくアップします。
また、たとえ20代であっても、乳がんにかかる可能性があります。
自治体での検診が行われない若い世代も、ぜひセルフチェックを習慣にしたいものです。
セルフチェックの方法
セルフチェックの時期
乳房が張っている時はわかりにくいので、張りや痛みがなく、乳房がやわらかなときに行います。
閉経前の人は、月経終了後1週間~10日の間に行いましょう。
閉経後の人は、毎月1回、セルフチェックの日を決めて行ってみてください。
たとえば毎月1日とか、自分が生まれた日などにすると忘れにくいですね。新年にカレンダーや手帳を用意したとき、1年分の実施日をチェックしておいても良いでしょう。
セルフチェックのやり方
鏡の前
 鏡の前で両手を上げた状態の乳房と乳首を、正面・側面・斜めから観察しましょう。また、両手を下げた状態も観察します。
鏡の前で両手を上げた状態の乳房と乳首を、正面・側面・斜めから観察しましょう。また、両手を下げた状態も観察します。
乳房の表面に凹みや引きつれはありませんか? 乳房にがんができると、皮膚表面が内側に引っ張られて、えくぼのようなくぼみができることがあります。乳房の中にできたがんが乳腺、乳腺につながる皮膚の組織を引っ張るためです。
両手を上げてみると、よりはっきりわかる場合があります。
乳房の形もよく観察してみましょう。これまでほぼ左右対称、同じような張りだったのに明らかに左右差が出てはいませんか?
また、乳首から血性の分泌物が出ていないか、乳首にかさぶたや、ただれがないかをチェックします。
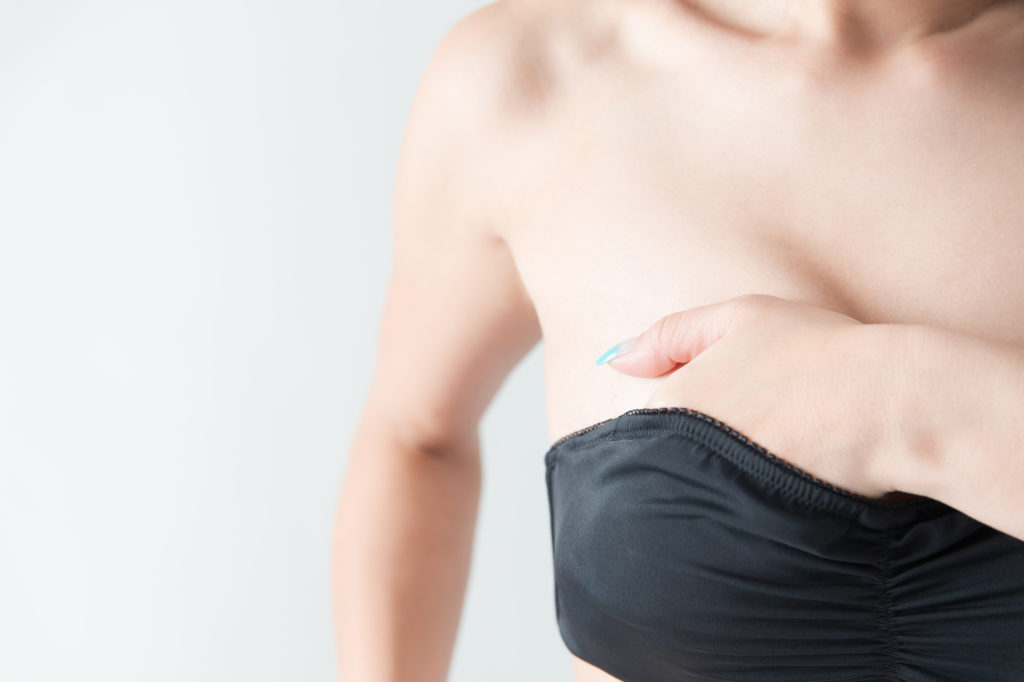
お風呂
 入浴時、皮膚の凸凹がよくわかるよう、手に石けんを付けて滑りやすくしておきます。
入浴時、皮膚の凸凹がよくわかるよう、手に石けんを付けて滑りやすくしておきます。
指をそろえ、指全体で“の”の字を書くようにして乳房全体を触ってみましょう。しこりはありませんか?
続いて、指を揃えて腋の下に差し入れ、リンパ節が腫れていないか確認します。
鎖骨の下、乳房の下も忘れずにチェックしましょう。腋の下には乳房につながるリンパ節があり、腋の下にしこりができたことで乳がんが発見されるケースもあります。
乳がんは、左右の乳房ともに「外側の上部」に発生しやすいので、特に注意して調べましょう。
寝転んだ状態で
 薄いクッションか折りたたんだバスタオルを肩の下に敷き、仰向けに寝ます。
薄いクッションか折りたたんだバスタオルを肩の下に敷き、仰向けに寝ます。
左手を頭の下へ入れ、右手の指をそろえて伸ばして左乳房の内側を調べます。
右手の指の腹で左乳房の内側(乳首よりも内側)から胸の中央に向かって、まんべんなく滑らせ、しこりや変形がないか調べます。
このとき、乳房をわしづかみにしてはいけません。乳房全体がしこりのように感じてしまいます。つかむのではなく、滑らせるように動かしましょう。
反対側の乳房も同様に行います。
乳首をチェックする
 左右の乳首を軽くつまんで、分泌物が出ないかチェックします。
左右の乳首を軽くつまんで、分泌物が出ないかチェックします。
また、乳首の皮膚表面にがん細胞ができるタイプの乳がんでは、乳首の先端がジュクジュクした擦り傷のようになることがあります。
これは「パジェット病」といわれるもので、乳がんだと気づかず皮膚科を受診することが多いようです。
下着を確認する
下着の、乳首が当たる部分が汚れていないかを確認します。もし汚れている場合は、乳首に異変がないかを細かくチェックしてください。
乳首には母乳が出てくる小さな孔がいくつもあいていますが、乳首から分泌液が出ている場合、両方の乳首にある小さな孔の何ヵ所から白~無色の液が出ている状態なら基本的に心配はいりません。
しかし、片方の乳首のひとつの孔から茶褐色または赤色の液が出ていたり、いつも下着の片方だけにシミが付いていたりするような場合は注意が必要です。
乳がんの9割が「乳管」内部に発生しますが、孔から色のついた分泌液が出るということは、孔につながる乳管もしくは小葉にがんがある可能性が高いといえます。
わかりにくい場合は、ティッシュペーパーを挟むなどして分泌液がないか確認するとよいでしょう。
このように、普段から乳房の状態を確認していると、万が一変化が生じたとき、小さな変化であっても気づきやすくなります。
もし少しでも変化や異変に気づいたら、すぐに乳腺科を受診しましょう。
乳がん検診
検診の方法
 乳がんの検診を受けるには、いろいろな方法があります。
乳がんの検診を受けるには、いろいろな方法があります。
住民検診
市区町村が住民を対象に行っている検診です。
低価格で、対象年齢なら誰でも受けられますが、期間や人数などに制約がある場合があります。乳がんの場合、40歳以上を対象とすることが多いようです。
検診の内容は、2年に1回のマンモグラフィと視触診としているのが多いです。
検診場所は市区町村が指定する施設で、指定の期間中、市区町村が費用の一部を補助してくれるため、低価格または無料で受けることができます。
対象者に直接案内を送付していることが多いので、郵便物に注意していましょう。わからない場合は、役所窓口に問い合わせるか、市区町村の広報紙や市区町村のホームページなどで情報を知ることができます。
職場検診
勤務先の健康保険組合または事業所(会社など)で行っている健康診断です。
社員の妻を対象とする健康診断もあり(主婦検診)、低価格で、他の健診と一緒に受診できることが多いです。
検診の対象年齢や検査の内容は、健康保険組合や事業所によって異なり、健康保険組合または事業所が指定する期間内に、指定された施設で受診します。
検診についての情報は、健康保険組合または事業所窓口に問い合わせるか、健康保険組合または事業所の広報紙やホームページなどで得ることができます。
個人検診
自分で施設や検診内容などを自由に選んで受診する検診です。
補助がないため費用はかかりますが、誰でも受診でき、自由度が高い(乳がん以外の検診も合わせて受けられます)内容で、検査方法も選ぶことができます。
決まった期間がないため、自分のスケジュールにあわせて受けることができ、受診機関も、様々な施設から選べます。
ただし、個人で受ける検診は、健康保険が使えないため全額自己負担となります。施設によって金額が異なりますので、受診前に確認しておきましょう。
検診の内容などは、希望する施設に問い合わせるか、医療機関を紹介しているホームページなどで確認できます。
検診の流れ
予約しましょう
近くの医療機関(乳腺外来)、自治体検診の窓口で予約しましょう。
検診
いよいよ検診です。受診のルートによっても異なりますが、一般的な流れをみてみましょう。
問診
まずは、月経周期、初潮・閉経時期、未婚か既婚か、妊娠・出産歴、病歴、家族歴、気になる症状の有無など、あなたの情報を伝えます。
視触診検査
次に、医師が乳房にしこりや変形、陥没、分泌物がないかをチェックします。
しこりを見つけることで、がんを発見する可能性があります。また、針や薬を使用しないため、身体に負担がかかりません(行わない場合もあります)。
画像検査
画像検査は、年齢や状態により実施内容が異なります。
超音波検査(エコー)
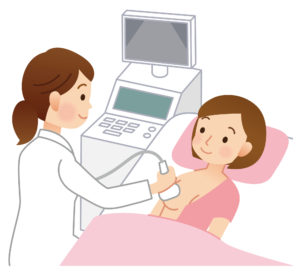 超音波(人間の耳には聞こえない音)を発する機器を乳房にあて、反射された音波を画像化して、乳房の内部の様子を映し出します。
超音波(人間の耳には聞こえない音)を発する機器を乳房にあて、反射された音波を画像化して、乳房の内部の様子を映し出します。
超音波を出す器具(プローブ)を直接乳房に乗せて動かし、写し出された画像を見ながら診断を行います。超音波は、触診ではわかりにくい数ミリのシコリを見つけ出すことができます。
放射線を使わないので、身体への負担が軽く、放射線被ばくを避けたい妊娠中の人、若い世代、乳房の圧迫に耐えられない人、強い乳腺症などでうまく撮影ができない人、高濃度乳腺(デンスブレスト)の人などに適しています。
マンモグラフィ(X線検査)
 マンモグラフィは、乳房専用のX線撮影装置を用いた検査です。板と板の間に乳房を引き出して挟み,圧迫し薄く伸ばして撮影します。
マンモグラフィは、乳房専用のX線撮影装置を用いた検査です。板と板の間に乳房を引き出して挟み,圧迫し薄く伸ばして撮影します。
痛みを感じる人もいますが、乳房を薄く延ばすことによって、早期乳がんのサインのひとつである、微細石灰化を鮮明に写し出せるのがメリットです。
乳房が大きく深部まで超音波が届かない人や、閉経後で乳腺が萎縮し、乳房の多くが脂肪に置き換わっている人などに適しています。
マンモグラフィは乳腺の全体像を写し出すので、左右を比較して見ることができ、また、過去のフィルムと比較することによって、組織の微妙な変化を見ることができます。
細胞診・組織診
セルフチェックや乳がん検診で、異常、病変(病気による生体の変化やしこりなど)が見つかった場合は、さらに詳しく調べるため精密検査を受けることになります。
画像診断で、病変が乳がんであるかどうかの確定判断は不可能です。実際に乳がんであるかどうかを確実に診断するには、病理学的診断方法(病理診断)をしなくてはなりません。
病理診断とは、採取した病変を専門の医師(病理医)が顕微鏡で観察・診断を行うもので、主に乳がんの診断においては「細胞診」と「組織診」の2種類の検査があります。

細胞診
シコリなどの病変部の細胞を一部採取し、顕微鏡を使ってがん細胞か、そうでないかを調べる検査です。
穿刺吸引細胞診
しこりなど乳がんの疑いがある病変部に針を刺し、細胞を吸引して採取します。採取した細胞を、ガラスの板に吹き付けて染色し、細胞の核の形や大きさなどから、がん細胞かどうかを判断します。
分泌細胞診
乳頭から出ている分泌物を採取し、ガラスの板につけます。その分泌物の中にある細胞を顕微鏡で調べ、がん細胞かどうかを判断します。
組織診
組織診とは、細胞が構成している組織を採取し、顕微鏡で調べる検査方法です。
「生検」とも呼ばれる検査方法で、以前は皮膚を切開する必要がありましたが、現在は特別な針を使い、病変の一部を採取する方法(針生検)が一般的です。
病変を構成している組織の一部を採取するので、細胞診よりも確実な診断ができると言われています。
組織診の種類には、主に次の3種類があります。全て局所麻酔をして行われます。
針生検
超音波でしこりの位置を確認しながら、太さ約2mmの針を病変部に刺して組織を採取します。その組織から、乳がんかどうか、乳がんである場合はその性質などを調べることができます。
吸引式組織生検
約4mmの太さの溝がある針を病変部に刺します。病変部に到達したところで、刺した針の先端が開き、そこから病変の一部を吸引しながら採取してきます。。
マンモグラフィや超音波、MRIで映しながら組織を採取する方法もあります。
いずれの方法でも、針生検より多くの組織を取ることができるので、より確実な診断ができると言われています。
切開生検
メスでしこりの一部を切り取り、顕微鏡で採取した組織を調べる方法です。針生検査を行っても乳がんの診断がつかない場合、切開生検が行われることがあります。
これらの組織診の結果と画像診断の所見を総合し、最終的に異常や病変が乳がんであるかどうかの確定診断をします。